Stevens-Johnsons syndrom og giftig epidermal nekrolyse
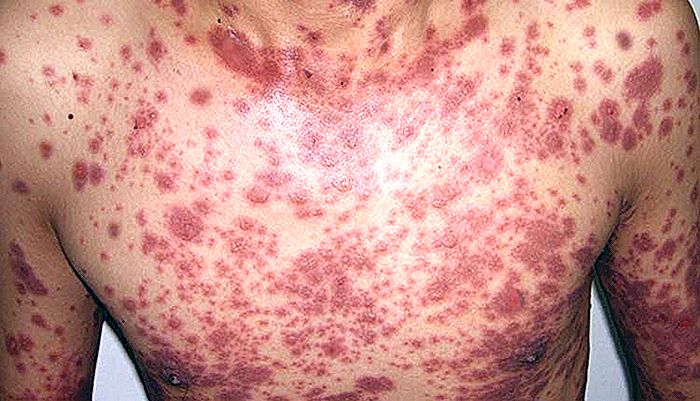

Stevens-Johnsons syndrom og toksisk epidermal nekrolyse (også kjent som Lyells syndrom) er to liknende sykdommer som oppstår på grunn av alvorlig immunreaksjon, vanligvis etter bruk av visse medisiner. Begge er en slags alvorlig allergisk reaksjon.
I denne teksten vil vi ta opp følgende punkter om Stevens-Johnson syndrom og toksisk epidermal nekrolyse:
- Hva er Stevens-Johnson syndrom og toksisk epidermal nekrolyse.
- Hva er forskjellene mellom Stevens-Johnson syndrom og toksisk epidermal nekrolyse?
- Hva er årsakene til.
- Hva er symptomene.
- Hvordan er behandlingen.
Hva er Stevens-Johnson syndrom og toksisk epidermal nekrolyse
Stevens-Johnsons syndrom og toksisk epidermal nekrolyse er idiosynkratiske reaksjoner, det vil si at de forekommer sjelden, akutt og uforutsigbart. De er ikke akkurat en bivirkning av stoffet fordi reaksjonen er uforutsigbar og oppstår ikke på grunn av et spesifikt rusmiddelproblem, men på grunn av en karakteristikk for individets immunsystem. Stevens-Johnsons syndrom og toksisk epidermal nekrolyse forekommer hos omtrent 1 av 1 million mennesker.
Både Stevens-Johnsons syndrom og toksisk epidermal nekrolyse er reaksjoner som vanligvis involverer hud og slimhinner. Disse reaksjonene er preget av feber og utslett, noe som kan føre til nekrose og omfattende løsrivelse av det mest overfladiske laget av huden (vi vil forklare symptomene mer detaljert nedenfor).
Stevens-Johnson syndrom og toksisk epidermal nekrolyse er en medisinsk nødsituasjon og bør behandles på sykehusinnstilling.
Forskjeller mellom Stevens-Johnsons syndrom og toksisk epidermal nekrolyse
Stevens-Johnsons syndrom og toksisk epidermal nekrolyse preges av alvorlighetsgrad og prosentandel av kroppsoverflatearealet som er berørt.
Stevens-Johnson syndrom er den minst alvorlige formen, med hudavskalling begrenset til mindre enn 10% kroppsoverflate.
Giftig epidermal nekrolyse, eller Lyells syndrom, er den alvorligste sykdomsformen, som involverer mer enn 30% av kroppsoverflaten. Jo lenger involvering av huden, desto større er risikoen for komplikasjoner og død.
Slimhinnene påvirkes nesten 100% i begge tilfeller, vanligvis på to eller flere forskjellige steder samtidig, som slimhinner i øyne, munn, luftveier eller kjønnsorganer.
Stevens-Johnsons syndrom har en dødelighet på ca. 3%, mens dødeligheten når til 30% av tilfellene i toksisk epidermal nekrolyse.
Årsaker til Stevens-Johnsons syndrom og toksisk epidermal nekrolyse
I de aller fleste tilfeller utløses Stevens-Johnson syndrom og toksisk epidermal nekrolyse av noen medisiner. Hos barn er medisiner også hovedårsaken, men det er ikke uvanlig at utløseren er en infeksjon.
Sjelden kan begge reaksjonene utløses ved kontakt med kjemikalier, vaksinering, forekomst av svulster, forbruk av naturlige urter eller mat.
Mer enn 200 legemidler er beskrevet som mulige utløsere for begge sykdommene, men de fleste tilfeller oppstår etter bruk av ett av følgende legemidler:
- Valproinsyre.
- Allopurinol.
- Amitiozona.
- Amoxicillin.
- Ampicillin.
- Barbiturater.
- Karbamazepin.
- Fenylbutazon.
- Fenobarbital.
- Hydantoin.
- Lamotrigin.
- Nevirapine.
- Piroxicam.
- Sulfadiazine.
- Sulfadoxine.
- Sulfasalazin.
- Trimethoprim-sulfametoksazol (cotrimoxazol).
I tilfelle av infeksjoner, synes lungebetennelse forårsaket av Mycoplasma lungebetennelse å være en av de vanligste årsakene. Andre mulige infeksjoner for å utløse et syndrom av Stevens-Johnsons syndrom eller toksisk epidermal nekrolyse er:
- HIV (les: HIV-symptomer | AIDS).
- Influensa (les: FLU - symptomer, behandlinger og vaksine).
- Herpes simplex (les: HERPES LABIAL | Overføring og behandling).
- Herpes zoster og vannkopper (les: CATAPORA (VARICELA) | Symptomer og behandling).
- Difteri.
- Hepatitt (les: HVA ER HEPATITIS?).
Det er viktig å påpeke igjen at begge reaksjonene er svært sjeldne. Kun 1 av 1 million mennesker vil utvikle en Stevens-Johnson type reaksjon på ett av disse legemidlene eller infeksjonene.
Symptomer på Stevens-Johnsons syndrom og toksisk epidermal nekrolyse
I tilfeller forårsaket av narkotika, som er flertallet, begynner symptomer vanligvis mellom 1 og 3 uker etter eksponering for legemidlet.
Bildet begynner med en uspesifisert infeksjon, og kan vises som et første bilde av influensa, med feber, ondt i halsen, hoste og brenning eller kløe i øynene. Omtrent 3 dager senere vises de første lesjonene på huden.
Hudlesjoner begynner vanligvis som erytematøs macules (oversetter: rødlige flekker). I Stevens-Johnson er makulaene mer avrundede, og den sentrale regionen kan være purplier. I toksisk epidermal nekrolyse er hannene mer diffuse, atypiske og med mindre avgrensede grenser.
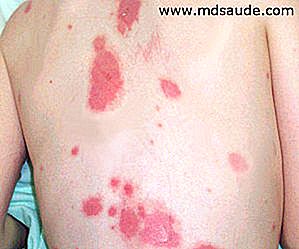
I begge sykdommene kan makulene være svært smertefulle. Lesjonene distribueres vanligvis symmetrisk, starter på ansikt og bryst før de spres til andre områder. Hårbunnen blir vanligvis spart.
Macules utvikles til blister. Innen få dager begynner huden å gjennomgå nekrose, løsne og peeling. Peeling utvikler seg raskt i to til tre dager og stabiliserer deretter. I toksisk epidermal nekrolyse kan det være fulminante tilfeller, hvor 100% av epidermis fjernes i løpet av noen timer.
Mukoser er involvert i mer enn 90% av tilfellene av Stevens-Johnson syndrom og toksisk epidermal nekrolyse. Vanligvis påvirkes minst to slimhinner på samme tid. Skare og smertefulle sår kan oppstå på hvilken som helst mucosal overflate som øyne, munn, strupehode, svelg og kjønnsorganer.
I mer alvorlige tilfeller kan indre organer bli påvirket, for eksempel hjerte, lunge, nyrer og lever. Øyeskader kan føre til blindhet. Når det ikke gjør det, forlater det vanligvis en slags oppfølger i sikte.
Sykdommen varer vanligvis to til fire uker. Huden tar mer eller mindre samme tid for å vokse igjen, men arr, støt og uregelmessigheter kan være permanent. Hår og negler kan også vokse uregelmessig i de berørte områdene.
Jo lengre lesjonene på huden og slimhinnen, jo større er risikoen for død, da pasienten blir svært utsatt for opportunistiske infeksjoner og sepsis (les: HVA ER SEPSE | SEPTISK SHOCK?), Siden huden er vår viktigste beskyttelse mot miljøtyper.
Behandling av Stevens-Johnson syndrom og toksisk epidermal nekrolyse
Det første trinnet er å fjerne sykdomsfremkallende middel. Ethvert nytt middel bør straks suspenderes. Jo tidligere stoffet er avviklet, jo bedre prognosen.
Pasienten med Stevens-Johnsons syndrom og hovedsakelig giftig epidermal nekrolyse bør behandles som om det var noen som led store og alvorlige forbrenninger. Noen sykehus har områder for å behandle store brønner. Det er i disse sektorer at pasienten skal bli innlagt på sykehus.
Behandlingen er støttende, som består i å holde pasienten i live mens huden ikke gjenoppretter og den omfattende inflammatoriske reaksjonen ikke forsvinner. Pasienten skal alltid være godt hydrert med serum (fravær av hud forårsaker alvorlig dehydrering) og alle hud- og mukosale sår bør omhyggelig behandles, om nødvendig, med kirurgisk fjerning av nekrotiske områder.
Bruk av kortikosteroider er fortsatt kontroversiell, men kan brukes dersom reaksjonen oppdages i tidlige stadier (se: PREDNISON OG CORTICOIDES | bivirkninger).
Legemidlet som utløste Stevens-Johnsons syndrom eller toksisk epidermal nekrolyse kan aldri brukes hos disse pasientene.

Inhibitorer av protonpumpen: Omeprazol, Pantoprazol ...
Legemidlene omeprazol, pantoprazol, lansoprazol og lignende er en del av gruppen av protonpumpehemmere (PPI), også kalt antisår, som er mye brukt i behandling av forstyrrelser i mage og spiserør, slik som gastrit, magesår og refluks gastroøsofageal. I dette papiret vil vi diskutere hovedegenskapene til protonpumpehemmerne gjennom følgende emner: Hva er en protonpumpehemmere. Hva

BENIGN OF PROSTATE HYPERPLASIA - Årsaker, symptomer og behandling
Godartet prostatahyperplasi eller godartet prostatisk hyperplasi (BPH) er en tilstand som preges av forstørret prostata med godartede egenskaper, dvs. ingen forbindelse med prostatakreft. I denne teksten vil vi forklare hva som er godartet prostatahyperplasi, ta opp årsaker, symptomer, diagnose og behandlingsmuligheter.