For tidlig lokal utslipp - Symptomer og behandling


For tidlig abstinens (DPP), også kjent som abrupt moderkreft eller placentabrudd, er en uvanlig, men alvorlig komplikasjon av graviditet, hvor moderkaken delvis eller helt går ut av livmoren før leveransen.
DPP er et potensielt dødelig problem fordi tap av kontakt mellom mage og livmor kan ikke bare frata babyen av oksygen og næringsstoffer, men også føre til blødning, noe som fører til et voldsomt blodtab hos moderen.
I denne artikkelen vil vi forklare hva som er placentaens for tidlige frigjøring, hva er årsakene, symptomene og behandlingsmulighetene.
Hva er placentaavbrudd
Morkaken er et maternalt fosterorgan som bare eksisterer under graviditeten. Hovedfunksjonen er å gi oksygen og næringsstoffer til fosteret gjennom utveksling av blod med moren.
Morkaken har to ansikter, en som sitter fast i livmorveggen, festet til hundrevis av moderens blodårer, og en annen vender mot fosteret, som er der navlestrengen forbinder. Dermed fungerer placenta som en bro mellom blodstrømmen til moren og fosteret.
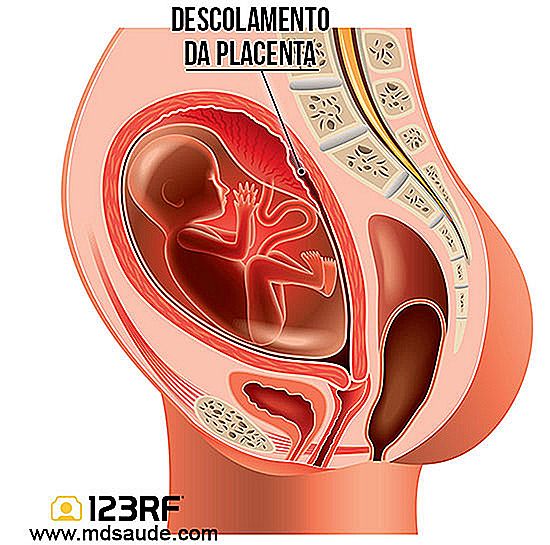
Under normale forhold skal moderkreftene bare løsne seg fra livmoren etter at barnet er født. Mens babyen er inne i livmoren, trenger den moderkagen å "puste" og "mate".
Derfor kaller vi det en tidlig forløsning av moderkaken når en del av moderkassen løsner seg fra livmorveggen under svangerskapet.
Det er klart at den delen av moderkaken som løsner seg, ikke lenger mottar mors blod. Fostrets helse, i denne situasjonen, avhenger av evnen til å overføre blod fra gjenværende moderkaka som fortsatt forblir festet til livmoren. Som man kan forestille seg, jo større placentaavbrudd, desto større er risikoen for fosterskader.
Generelt er placentabrudd ledsaget av vaginal blødning. Imidlertid kan blodet som følge av løsningen bli fanget mellom livmor og morkroppen, og det er ingen eksternalisering av blodet gjennom skjeden. I disse tilfellene kan magesekken løsrives stille og utgjøre stor fare for moren og barnet.
Årsaker til plasentabrudd
Årsakene til plasentabrudd har ennå ikke blitt fullt utklart. Vi vet at abdominal traumer kan være en av årsakene, men bare en liten andel av alle DPP-er (omtrent 9% av tilfellene) er relatert til plutselige mekaniske hendelser som sløvt mage traumer, rask uterin dekompresjon eller akselerasjon-retardasjon av livmoren, som for eksempel som det ofte er tilfelle i autoulykker.
Selv om vi ikke kan forklare i detalj de patofysiologiske mekanismer som fører til plasentabrudd, vet vi allerede flere av risikofaktorene. De viktigste er:
- Hypertensjon - ca 40% av tilfellene med PPD forekommer hos hypertensive gravide kvinner (les: HYPERTENSION IN PREGNANCY - Gestational Hypertension).
- Pre-eclampsia eller eclampsia - gravide kvinner med preeklampsi har opptil 5 ganger risikoen for plasentabbrudd (les: ECLAMPSIA OG PRE-ECLAMPSIA - symptomer, årsaker og behandling).
- Kokainbruk - kokainbruk øker risikoen for abrupt placenta med opptil 10 ganger (les: COCAINE OG CRACK - effekter og komplikasjoner).
- Røyking - gravide kvinner som røyker, er omtrent 2, 5 ganger mer sannsynlig å ha PPD (les: CIGARETTE SYDDOMMER - Slik slutter å røyke).
- For tidlig utslipp i en tidligere graviditet - den viktigste risikofaktoren for placentaavbrudd er å ha hatt en løsrivelse i en tidligere graviditet. I disse gravide er risikoen for abrupt placenta opptil 12 ganger høyere.
- Tidlig brudd på vannposen - under graviditeten forblir fosteret inne i fostervesken, noe som er en slags sak fylt av fostervann. Forstyrrelser av posen før levering er en viktig risikofaktor for PPD, siden den raske tømningen av væsken forårsaker plutselig dekomprimering av livmoren, som favoriserer dets løsrivelse.
- Alder over 40 - jo eldre den gravide kvinnen, jo større er risikoen for abrupt moderkreft. For tidlig avbrudd av morkaken er mye mer vanlig hos gravide kvinner over 40 år, men risikoen begynner å stige så tidlig som 35 år.
- Blodkoagulasjonsforstyrrelser - Enhver tilstand som påvirker blodets evne til å koagulere, øker risikoen for plasentabbrudd.
- Amniocentese - En av de mulige komplikasjonene av amniocentese, en medisinsk prosedyre der en prøve av fostervann fjernes for undersøkelse, er forekomsten av retroplacental blødning, noe som øker risikoen for plasentabrudd (les: AMNIOCENTESE - Fostervannprøve) .
- Twin graviditet - Plutselig uterint dekompresjon etter fødselen til den første babyen kan føre til at morkaken løsner seg selv mens den andre babyen fortsatt er inne i livmoren.
Symptomer på plasentabrudd
Placental abrupt oppstår vanligvis i graviditetens siste trimester, spesielt i de siste ukene før fødselen.
De klassiske tegnene og symptomene på den brå placenta er:
- Vaginal blødning - 80%.
- Mage- eller lumbal smerte - 70%.
- Uterin sammentrekninger med høy intensitet og høy frekvens - 35%.
80% av gravide kvinner med PPD har vaginal blødning. Imidlertid er det også tilfeller av løsrivelse der blodet holdes mellom placenta og livmor, det er ingen eksteriør av det samme gjennom skjeden. Disse tilfellene er farligere, da blødningen kan være stor, og den gravide kvinnen blir ikke klar over det.
Derfor, mengden blod som utgår fra vagina, samsvarer ikke nødvendigvis med mengden av faktisk blod som går tapt. Det er helt mulig for moren å gå inn i et sirkulasjonsstøt på grunn av massivt blodtap som presenterer ingen eller bare mild vaginal blødning.
Komplikasjoner av abrupt moderkreft
Placental abrupsjon kan forårsake alvorlige problemer for både mor og baby.
For moren kan plasentabrudd føre til:
- Sirkulasjonsstøt på grunn av blodtap.
- Endringer i blodkoagulasjon (disseminert intravaskulær koagulasjon).
- Alvorlig anemi som krever blodtransfusjon.
- Konkurs av nyrene og andre organer.
Etter at barnet er født, er det sannsynlig at stedet hvor morkaken ble sittende forblir blødende. Hvis denne blødningen ikke kan kontrolleres, kan kirurgisk fjerning av livmoren (hysterektomi) være nødvendig.
For barnet kan plasentabrudd føre til:
- Fosterskader - mangel på oksygen og næringsstoffer.
- For tidlig fødsel.
- Foster død.
Klassifisering av placentaavbrudd
DPP kan klassifiseres i 4 klasser, i henhold til deres alvorlighetsgrad:
- Klasse 0 - Asymptomatisk DPP
Klasse 0 oppstår når graviditeten utvikler seg jevnt og legen lærer bare at det er oppstått placenta-løsrivelse etter fødsel ved å observere blodpropper som holder seg til morkaken.
- Klasse 1 - mild DPP (ca. 48% av tilfellene)
Klasse 1 er klassifisert som tilfeller der vaginal salvie er tom eller bare diskret, livmor er ikke kontrakt og det er ingen endringer i mors hjertefrekvens eller blodtrykk. I disse tilfellene er det heller ingen grad av lidelse for fosteret.
Nivåer av fibrinogen, som er en undersøkelse som bidrar til å identifisere problemer ved koagulasjon, er normalt i klasse 1.
- Klasse 2 - Moderat PPD (ca 27% av tilfellene)
Klasse 2 er klassifisert som tilfeller der vaginal salvie er fraværende eller moderat, livmoren er moderat kontrahert, moren har økt hjertefrekvens og blodtrykket kan føre til fallfall når pasienten står . I disse tilfellene viser barnet tegn på fosterskader.
Fibrinogenivåene blir vanligvis redusert.
- Klasse 3 - Svært PPD (ca 24% av tilfellene)
Klasse 3 er klassifisert som tilfeller der vaginal salvie er fraværende eller intenst, livmoren er meget kontrakt, moren har sirkulasjonsstøt og fosteret utvikler seg til døden.
Nivåene av fibrinogen er svært lave og moren har vanligvis problemer med å koagulere blodet.
Diagnostisering av plasentabrudd
Diagnosen av PPD er vanligvis gjort gjennom kliniske funn, men imaging og laboratorietester kan brukes til å styrke klinisk mistanke.
Tilstedeværelsen av vaginal blødning assosiert med magesmerter og en svært stiv livmor på gynekologisk undersøkelse taler sterkt for frivillig avdeling. Abnormaliteter i føtal hjertefrekvens, moderens hypotensjon eller tegn på disseminert intravaskulær koagulasjon (blødning, anemi, lav fibrinogen og endring i koagulasjonstest) øker muligheten for diagnose ytterligere.
Ultralydundersøkelse er nyttig for å identifisere retroplacental hematom og for å utelukke andre problemer som også kan oppstå med vaginal blødning og magesmerter (les: HOVEDSAKSER AV ABDOMINAL PAIN IN PREGNANCY).
Behandling av placentaavbrudd
Oppførelsen mot placentaavbrudd varierer alt etter tilstandenes sværhet, fostrets svangerskapstid og de kliniske forholdene til babyens mor.
1- Fetus død
Hvis placentabrudd har vært alvorlig og fosteret ikke har motstått, må arbeid induseres for å hindre at mors komplikasjoner oppstår. Hvis moren er klinisk stabil, kan leveransen være vaginalt. Hvis moren er ustabil, er levering av keisersnitt (les: PARTO POR CESARIANA - Fordeler og risiko).
2 Live foster, men med tegn på lidelse
Den riktige medisinske oppførselen er å indusere arbeid gjennom en keisersnitt. Det er ingen behandling som gjør at morkaken festes til livmoren, så hvis barnet er i fare for dødsfallet fra mangel på oksygenbehandling, er den eneste løsningen å fjerne den så snart som mulig fra livmoren, uavhengig av graviditetsalderen. Hvis svangerskapet er mindre enn 34 uker, vil barnet alltid nødt til å bli i en neonatal intensivavdeling i de første dagene av livet.
3- Levende fetus, med mer enn 34 uker og ingen tegn på lidelse
Hvis graviditeten allerede er minst 34 uker, er det sikreste å indusere arbeid på kort sikt, selv om barnet ikke viser tegn på lidelse på den tiden. Små skift kan bli store avstander fra en time til en annen uten varsel.
I tilfeller av mild PPD, med minimal og isolert blødnings episode, som ikke skjer igjen, og fravær av andre tegn og alvorlighetsgrader, forsøker noen obstetrikere å bære graviditeten frem til den 37. uke.
4 Live foster, mindre enn 34 uker og uten tegn på lidelse
Hvis moren og fosteret er bra, er løsningen liten og det er ingen tegn på kontinuerlig blødning, er den mest brukte prosedyren for moren å bli innlagt på sykehus for overvåking. Kortikosteroider gis for å akselerere føtal lungemodning, noe som øker sjansen for å overleve hvis en tidlig fødsel må induseres i de kommende ukene.
Så lenge moren og barnet er bra, vil fødselslegen forsøke å bringe graviditeten så nært som mulig til den 37. uke.

Astma er en kronisk lungesykdom forårsaket av betennelse i de små luftveiene i lungene, vanligvis med hvesing, tørr hoste og respiratorisk nød. Astma er et problem som vanligvis manifesterer seg i angrep, som kalles astmaanfall, som kommer og går med intensitet og frekvens som varierer avhengig av alvorlighetsgraden av sykdommen. Ast
ORLISTAT - XENICAL - Løsning for å miste vekt
Orlistat (Orlistat), bedre kjent med handelsnavnet Xenical®, er et vekttapsmedisin som virker ved å forhindre absorpsjon av fett i tarmen. I motsetning til de fleste andre legemidler som brukes til behandling av fedme, er orlistat ikke en sårsøster, det virker bare på pankreas enzymer som fordøyer fett, og reduserer dermed opptaket av opptil 1/3 av fettene som forbrukes i kosten. I de