HPV - symptomer, overføring og behandling


introduksjon
Den humane papillomavirus, bedre kjent av akronymet HPV, er et virus som kan overføres på seksuell måte eller ved direkte kontakt med huden.
HPV er ansvarlig for utseendet på vanlige hudvorter og kjønnsvorter, også kjent som condylomata acuminata eller gallic crest. Men det som gjør HPV til et virus med stor medisinsk relevans, er at den er relatert til nesten 100% tilfeller av livmorhalskreft, en av de vanligste kreftformer i den kvinnelige befolkningen.
I denne artikkelen vil vi forklare følgende punkter om HPV-viruset:
- Skjema for overføring.
- Symptomer.
- Komplikasjoner.
- Behandlingsalternativer.
- Mulighet for helbredelse.
- Forebygging.
Hva er HPV?
HPV er et virus som utelukkende infiserer mennesker og angriper epitelceller i hud og slimhinner. Virkningen av viruset på hudcellene favoriserer dannelsen av svulster, de fleste av dem små og godartede, for eksempel vanlige hudvorter eller kjønnsvorter. Men når det infiserte området er foring av livmoderhalsen, skjeden, penis eller anus, kan viruset forårsake dannelse av ondartede svulster, for eksempel kreft i livmorhalsen og anal kreft.
HPV-4 er forbundet med vanlige hudvorter, mens HPV-1 forårsaker vorter som fortrinnsvis påvirker føttens såler. HPV-6 og HPV-11 er relatert til utviklingen av kjønnsvorter. Livmorhalskreft kan skyldes flere undertyper, som vi vil se nedenfor, men de fleste tilfeller oppstår når en kvinne blir smittet med HPV-16 eller HPV-18.
Humane papillomavirusrelaterte kreftformer
Som nevnt ovenfor, som gjør det menneskelige papillomavirus et alvorlig folkehelseproblem, er dets evne til å forårsake noen typer kreft. 99% av livmorhalskreftene, 93% av kreftene i anus, 60% av kreftene av vulva og 50% av kreftene i penis og skjeden er relatert til HPV-infeksjon. Sjeldent er HPV også i stand til å forårsake kreft i strupehodet, munnen, bihulene og spiserøret.
Blant alle disse kreftene, er livmorhalskreft oftest skutt, og derfor er det mye mer vanlig å høre om forbindelsen med humant papillomavirus enn hos andre kreftformer.
Det er imidlertid viktig å merke seg at ikke all HPV-infeksjon fører til dannelse av en ondartet svulst. Blant de mer enn 150 kjente HPV-undertypene, betraktes noen som farligere, for eksempel undertyper 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59 og 68, mens andre er mindre aggressive, med lav risiko for ondartet transformasjon, som subtyper 6, 11, 40, 42, 43, 44, 53, 54, 61, 72, 73 og 81.
Faktisk er ca 70% av livmorhalskreftene forårsaket av kun 2 subtyper, 50% av HPV-16 og 20% av HPV-18. HPV-16 er også bak de fleste tilfeller av anal, penile, vaginal, vulvar og noen kreft i oropharynx, noe som gjør den til den farligste subtype av HPV for både menn og kvinner.
I tillegg til subtypen av HPV er en annen viktig faktor for dannelsen av en malign tumor det tidspunktet for infeksjon. De fleste smittet med HPV kan spontant bli kvitt viruset etter 1 eller 2 år. For det er det nok å ha et immunsystem som er i stand til å håndtere det humane papillomaviruset. Om lag 10% av infiserte personer utvikler imidlertid det vi kaller en vedvarende infeksjon. Dette er menneskene som er mest utsatt for kreft.
HPV trenger 10 til 20 år for å kunne forårsake cellulære forandringer som kan generere en ondartet svulst. Av denne grunn er cervical cancer screenings, som den berømte Pap smear, avgjørende hvis vi skal identifisere forekomsten av premalignante forandringer, som oppstår år før den ondartede svulsten vises.
Hvis du vil forstå hvordan Pap smear fungerer, og hva står for NIC-1, NIC-2 og NIC-3, få tilgang til følgende lenke: EXAME PAPANICOLAU.
Skjema for overføring av HPV
HPV som infiserer huden og forårsaker at vanlige vorter blir vanligvis kontrahert når det er små hudlidelser som kutt eller skraper som tillater at viruset kommer inn i kroppen. Overføringen gjøres derfor med hudens hudkontakt.
Humane papillomavirus subtyper som forårsaker vanlige vorter er ikke relatert til kreft som oppstår i slimhinnen i genitalia, anus eller livmorhalsen fordi de ikke er i stand til å infisere denne regionen. Det motsatte er også sant, da subtypene som vanligvis forårsaker slimhinneskader vanligvis ikke angriper huden.
Det er imidlertid noen unntak fra ovenstående regel. Noen undertyper som kan forårsake vorter på huden, kan også forårsake kjønnsvorter, som HPV-1, HPV-2 og HPV-4. Disse subtypene, men sjelden forårsaker kjønnsvorter, og når de gjør det, har de lav evne til å produsere ondartede svulster.
Forurensning av slimhinnene i skjeden, vulva, anus, penis og livmorhals forekommer gjennom seksuell vei. Mange vet ikke, men HPV-infeksjon er den vanligste seksuelt overførbare sykdommen verden over, mye mer vanlig enn AIDS, gonoré, syfilis eller noen annen kjent STD.
Overføring av humant papillomavirus ved oralsex er mulig, men er mye mindre vanlig enn overføring gjennom vaginal eller analsex. Noen tilfeller av kreft i oropharynx, strupehode og spiserør er relatert til denne typen forurensning.
Bortsett fra deling av seksuelle objekter, synes overføring av HPV av andre typer livløse objekter, som for eksempel håndklær, sengetøy eller undertøy, ikke å forekomme. På samme måte er ingen HPV tatt i offentlige toaletter, svømmebasseng, badstue eller strand.
Symptomer på HPV
Som allerede forklart, har hver undertype av HPV preferanse for et bestemt område av kroppen:
- Undertypene 1, 2, 4, 26, 27, 29, 41, 57, 65 og 75 til 78 forårsaker vanligvis vanlige hudvorter.
- Undertyper 3, 10, 27, 28, 38, 41 og 49 forårsaker også vorter på huden, men kalles vanligvis flate vorter.
- Undertyper 1, 2, 4, 60, 63 forårsaker vorter på fotsålene.
- Undertyper 1 til 6, 10, 11, 16, 18, 30, 31, 33, 35, 39 til 45, 51 til 59, 70 og 83 kan forårsake kjønnsorganer eller analvorter (condylomata acuminata). Merk: 90% av kjønnsvorter er forårsaket av undertyper 6 og 11.
HPV-16 og HPV-18, som er mest relatert til livmorhalskreft, forårsaker vanligvis ikke noen symptomer. De aller fleste kvinner smittet med humant papillomavirus mistenker ikke engang at de har viruset. Diagnosen av infeksjon skjer vanligvis gjennom forebyggende gynekologisk undersøkelse.
Diagnose av HPV
I tilfeller av hud eller kjønnsvorter er HPV-diagnosen klinisk, gjennom en enkel fysisk undersøkelse. Bare identifiser vevets tilstedeværelse, det er ikke nødvendig med ytterligere testing. I det spesielle tilfellet av kjønnsvorter, selv om diagnosen av human papillomavirus er åpenbar, er det viktig at pasienten testes for andre STD, da det er svært vanlig at en person har mer enn en STD om gangen.
Diagnosen av HPV hos kvinner med den infiserte livmorhalsen er mer komplisert. Det er ingen symptomer og Pap-testfunnene er ikke alltid karakteristiske for humant papillomavirusinfeksjon. For å se etter tilstedeværelsen av viruset, må gynekologen samle inn en liten prøve av materiale fra livmorhalsen og innsiden av vagina under gynekologisk undersøkelse. Dette materialet sendes til laboratoriet slik at det kan se etter tilstedeværelse av HPV. Hvis HPV er til stede, kan laboratoriet rapportere subtypen av viruset som er ansvarlig for infeksjonen.
Behandling av HPV
Som tidligere nevnt, ca 90% av HPV-infeksjonene helbreder seg selv etter 1 eller 2 år.
Faktisk har det menneskelige papillomavirus en nysgjerrig funksjon: det er en infeksjon som ikke har noen behandling, men har en kur. Det finnes ingen stoffer som dreper viruset eller fremskynder helingsprosessen. Det eneste alternativet er å vente på at immunsystemet spontant dreper viruset over tid.
Hos pasienter som utvikler vorter, er behandlingen rettet mot eliminering av lesjonen. Når vorten er fjernet betyr det ikke at viruset har blitt eliminert fra kroppen. Pasienten forblir infisert og kan utvikle nye vorter mens HPV er til stede.
Situasjonen ligner den hos kvinner som utvikler premalignale lesjoner (intraepiteliale neoplasmer) av livmorhalsen. Når en premalignær lesjon er identifisert, fjerner gynekologen kirurgisk, men det betyr ikke at pasienten har blitt kurert av HPV. Hvis det forblir infisert, kan det oppstå nye maligne lesjoner i løpet av årene.
Vi snakker mer detaljert om behandling og helbredelse av HPV i følgende artikkel: Har HPV VIRUS BRUKT?
Forebygging av HPV
Selv om det er et viktig forebyggende tiltak, er kondomer ikke 100% effektive mot HPV-overføring. Dette skyldes at viruset kan være tilstede i områder av kjønnsorganene som ikke er dekket av kondomet.
For å få reell forebygging av virusinfeksjon, er det beste alternativet vaksinen. Det er to vaksiner mot HPV, en som beskytter mot subtypene 16 og 18, den farligste for livmorhalskreft, og en annen som beskytter mot subtyper 16, 18, 6 og 11, effektiv mot livmorhalskreft. livmor og mot kjønnsvorter.
HPV-vaksiner er svært effektive, med suksessfrekvenser over 95%, spesielt når de er gitt til unge jenter som ennå ikke har startet sitt sexliv, og derfor aldri har hatt kontakt med humant papillomavirus.
Til tross for de hyppige obscurantistiske og forferdelige kampanjer som prøver å diskvalifisere viktigheten av vaksinering, er faktum at vaksinen mot HPV presenterer en solid vitenskapelig basis, så mye i spørsmålet om effektiviteten som dens sikkerhet.
For å lære mer om humant papillomavirus vaksinen, les: HPV VACCINE | Effekt, effekter og indikasjoner.
Videoinformasjon
Pass på at du også ser denne korte videoen, laget av teamet MD.Saúde, som forklarer på en enkel måte vaksinasjonen mot HPV.

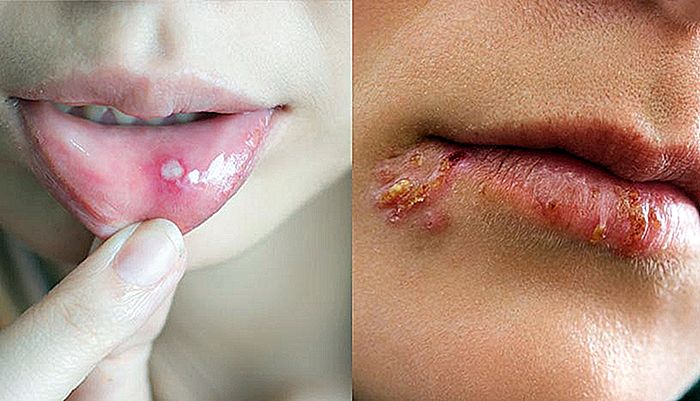
FORSKELLER MELLOM FACE AND HERPES LABIAL
Herpes labialis og canker sår er svært forskjellige lesjoner, med forskjellige årsaker, men i noen tilfeller kan de bli forvirret. Det riktige skillet mellom de to lesjonene er viktig fordi kaldesår er en smittsom sykdom, risikoen for overføring er høyere når det er synlige sår i munnen. På den annen side har ømmen ingen smittsom opprinnelse, ikke overførbar og krever ikke behandling, siden det vanligvis løses spontant etter noen dager. I denne te
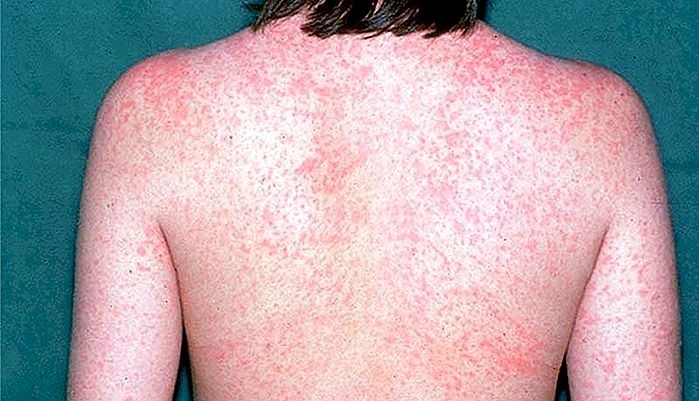
SARAMPO - symptomer, overføring og vaksine
introduksjon Measles er en smittsom sykdom med viral opprinnelse som kan forårsake ulike symptomer, som røde flekker på kroppen, feber, hoste, faryngitt, konjunktivitt etc. Measles er potensielt dødelig og ekstremt smittsom. Overføringshastigheten for uvaccinerte individer er så høy som 90%. Ikke å bli vaksinert og ha kontakt med noen som er infisert av viruset, er nesten sikker på å være forurenset. Før vaksi



