Kolon og Stratum Cancer - Symptomer, årsaker og behandling
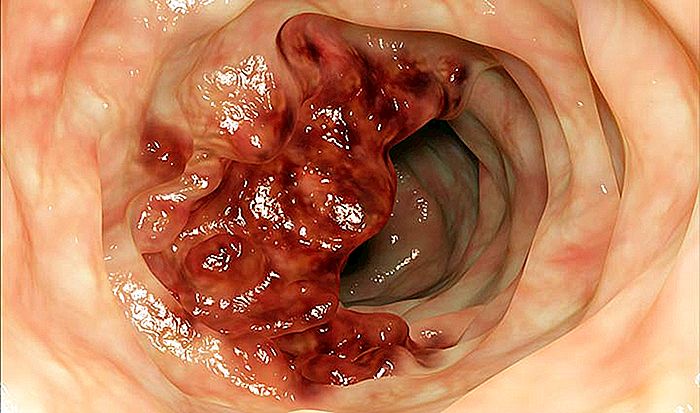

Colorectal cancer, som er et begrep som omfatter maligne svulster som oppstår i tyktarmen (kolon + rektum), er den vanligste formen for kreft i mage-tarmkanalen over hele verden.
Selv om det er en form for behandlingsbar og herdbar neoplasma når det oppdages tidlig, har kolorektal kreft fortsatt en høy dødelighet på grunn av utilstrekkelig screening i befolkningen.
I denne artikkelen vil vi snakke om kolon og endetarmskreft, forklare årsaker, symptomer, former for forebygging og behandlingsmuligheter.
Hva er kolorektal kreft
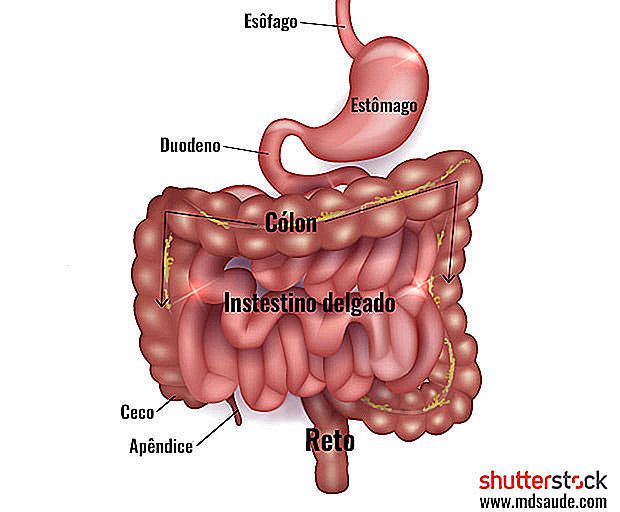
Tykktarmen er den siste delen av fordøyelsessystemet vårt, som måler ca 1, 5 meter og består av cecum (den første delen av tykktarmen som mottar fekalt materiale fra tynntarmen), tykktarmen og endetarmen.
Colorectal cancer, som inkluderer svulster som oppstår i tykktarmen eller rektum, er den vanligste formen for ondartet neoplasma i fordøyelsessystemet og den tredje eller fjerde vanligste formen for alle kreftformer.
I Brasil er det hvert år rundt 30 000 nye tilfeller og 15 tusen dødsfall forårsaket av denne type kreft.
De fleste tilfeller av kolonkreft oppstår gjennom polypper som er tilstede i tarmslimhinnen. En polyp er en liten godartet og asymptomatisk svulst, som i de fleste tilfeller er formet som en skinnfinger. Opptil 30% av den voksne befolkningen har en eller flere polypper i tykktarmen.
I de aller fleste tilfeller er polypper og forblir benigne lesjoner for resten av livet. Det er imidlertid en type polyp som kalles adenomatøs som kan forvandle seg til kreft. Omtrent 5% av adenomatøse polypper blir adenokarsinom etter ca. 10 års eksistens.
Vi forklarer mer detaljert hvilke tarmpolypper er i artikkelen: INTESTINAL POLYPS - Symptomer, årsaker og behandling.
Derfor, tidlig diagnose av adenomatøse polypper, utført før de blir til kreft, er det viktigste våpenet i forebygging av tarmkreft.
Som vi ser senere utfører kolonoskopien som en undersøkelseseksamen at medisinsk personale identifiserer og fjerner adenomatøse polypper fremdeles i godartet fase, og hindrer dem i å gjennomføre ondartet transformasjon i fremtiden (les: COLONOSCOPY EXAM - Forberedelse, Sedasjon og risiko).
Risikofaktorer for kolorektal kreft
I de fleste tilfeller kommer utbruddet av kolorektal kreft ut fra kosthold, miljø og genetiske faktorer.
Pasienter hvis risikofaktorer stammer fra genetiske og familiære komponenter, er de som har størst risiko for å utvikle kolonkreft og må overvåkes nærmere.
Generelt bør kolonkreft screening med kolonoskopi startes i en alder av 50 år, ettersom ca 90% av denne typen kreft oppstår fra denne alderen.
Noen faktorer kan imidlertid øke risikoen for kolorektal kreft på en slik måte at utbruddet av screening ender opp med å bli forventet før 50 år.
La oss dele risikofaktorene i to grupper: risikofaktorer som indikerer tidligere screening og risikofaktorer som ikke endrer screeningsprotokollen.
1. Mer alvorlige risikofaktorer, noe som indikerer en mer intens screening
Familial adenomatous polyposis (PAF) → Det er en autosomal dominant genetisk mutasjon som får pasienten og hans eller hennes familiemedlemmer til å utvikle hundrevis av adenomatøse polypper i tarmen. 90% av pasientene med familiær adenomatøs polyposis utvikler tykktarmskreft før 45 år.
Det er også dempet adenomatøs familiær polyposis, som er en lignende genetisk mutasjon, men forårsaker et mildere bilde med færre adenomatøse polypper og en gjennomsnittlig alder av senere kreftutbrudd rundt 54 år.
Heldigvis er denne sykdommen sjelden og står for bare 1% av tilfellene av kolorektal kreft.
Polyposis assosiert med MUTYH genet → Det er en autosomal resessiv genetisk mutasjon, enda mindre vanlig enn PAF, men forårsaker også utseendet på hundrevis av adenomatøse polypper i tykktarmen og presenterer med stor risiko for å utvikle kolorektal kreft.
Lynch Syndrome → Det er en autosomal dominant genetisk mutasjon som står for ca 3 til 5% av alle tilfeller av kolonkreft. I dette syndromet er det ingen polyposis, det vil si pasienten utvikler ikke hundrevis av polypper. Imidlertid synes de få polypper å ha stor risiko for ondartet transformasjon.
En pasient med Lynch syndrom har en 40 prosent sjanse for å utvikle tykktarmskreft eller andre kreftformer, som endometrium eller urinveiene.
Siden det ikke er noen polypose, er kriteriene for å mistenke Lynch syndrom:
- Tre slektninger, to direkte (far og sønn eller mor og barn), med en historie av kolorektal kreft, endometrial kreft, ureter eller nyrebekk.
- Minst en av familiens tilfeller diagnostisert før 50 år.
Hvis du har et familiemedlem med en historie med kolonkreft, selv om familien din ikke har noen av de genetiske mutasjonene som er beskrevet ovenfor, er risikoen for å ha tyktarmskreft dobbelt så høy som den av generelle befolkningen. Hvis relativ er først eller hvis kreften har oppstått før 50 år, er risikoen enda større.
Inflammatorisk tarmsykdom (IBD) → Pasienter med ulcerøs kolitt kan ha økt risiko for kolorektal kreft i området fra 3 til 15 ganger, avhengig av alvorlighetsgraden av deres inflammatoriske tarmsykdom.
Pasienter med Crohns sykdom ser også ut til å være større, men data fra studiene til dags dato er mindre konsistente.
For å lære mer om IBD, les: CROHN'S SISTE OG ULCERATIVE RETOCOLITE.
Abdominal stråling → Pasienter som hadde noen form for kreft i barndommen og som gjennomgikk strålebehandling med bestråling i bukregionen, er også en del av en gruppe med stor risiko for å utvikle adenokarsinom i tykktarmen.
2. Mindre alvorlige risikofaktorer, som ikke indikerer mer intens screening
Det er en rekke risikofaktorer som øker pasientens sjanse for å ha tyktarmskreft, men ikke så signifikant at de indikerer en mer forsiktig screening enn den som er indikert for den generelle befolkningen.
Blant disse mindre alvorlige risikofaktorene kan vi si:
- Afrodescendência.
- Fedme.
- Stillesittende livsstil.
- Diabetes mellitus.
- Hyppig forbruk av bearbeidet kjøtt.
- Røyking.
- Daglig forbruk av alkoholholdige drikker.
Symptomer på kolonkreft
I de fleste pasienter forårsaker tykktarmskreft ikke symptomer i sine tidlige stadier.
Tegn og symptomer oppstår vanligvis når svulsten er allerede stor nok til å blø eller for å hindre avføringen av avføring gjennom tarmene.
De vanligste tegn og symptomer på kolorektal kreft er:
- Blødning i avføringen.
- Anemi.
- Magesmerter.
- Forstoppelse av nylig utbrudd eller forverring.
- Fine avføring.
- Hyppig følelse av ufullstendig evakuering.
- Diaré (mulig men ikke veldig vanlig symptom).
Omtrent 20% av pasientene med tarmkanal i tykktarmen har allerede symptomer på metastaser ved diagnosetidspunktet. Lymfeknuter, lever, lunger og peritoneum er organene mest berørt av metastaser av kolorektal kreft.
Diagnose av kolorektal kreft
For tiden er den beste måten å diagnostisere en stor tarm svulst gjennom koloskopi. I tillegg til å tillate direkte visualisering av svulsten, lar koloskopi også legen å biopsi lesjonen, og sikrer diagnosens bekreftelse gjennom histopatologi.
Staging av tykktarmskreft
Når malignt svulstdiagnose er utført, er neste trinn et stadium, en prosedyre som brukes til å bestemme omfanget av sykdommen og muligheten for kur eller palliativ behandling.
Tester som ofte brukes i oppstart, inkluderer datatomografi, atommagnetisk resonans og positronutslippstomografi (PET).
For å legge til rette for forståelsen av mennesker som ikke er vant til at malign tumorer oppstår, kan vi oppsummere stadiene som følger:
Stage I → Svulsten er begrenset til tykktarmen i tykktarmen eller rektum og har ennå ikke spredt seg til lag lenger ned i tykktarmen av tykktarmen eller endetarmen.
Stage II → Svulsten er litt dypere og har allerede penetrert tarmveggen, men har ennå ikke invadert nærliggende lymfeknuter.
Trinn III → Svulsten har allerede invadert nærliggende lymfeknuter, men det er ingen tegn på fjerne metastaser.
Stage IV → Tumoren har allerede gitt anledning til metastaser til andre organer.
Den fullstendige forekomsten av kolonkreft er mer kompleks enn forklart ovenfor, og inkluderer også trinnene I, IIA, IIB, IIC, IIIA, IIIB, IIIC, IVA, IVB og IVC. Inndelingen av trinnene i klasse A, B og C er avhengig av flere faktorer, som for eksempel antall berørte lymfeknuter, graden av tumordybde, forekomst av lesjoner i peritoneum og antall eksisterende metastaser.
Behandling av tykktarmskreft
Ca. 80% av tykktarmskreftene er i trinn I, II eller III, noe som gjør at kirurgiske prosedyrer kan utføres for fjerning, med mulighet for kur.
Kreft på et veldig tidlig stadium kan være begrenset til polypoten som ga opphav til det. I disse tilfellene er den enkle fullstendig ekskisjon av polyp-kolonoskopien tilstrekkelig for kur.
Hvis svulsten allerede er litt større, blir det nødvendig med kirurgi, da det er nødvendig å fjerne delen av den berørte tarmen (colectomy) og lymfeknuder rundt den slik at legene kan undersøke dem og sørge for at svulsten ikke har nådde dem.
I mer avanserte svulster har colectomy tendens til å være mer omfattende, og kan involvere et stort område av tyktarmen.
I de mer omfattende colectomiene er det vanlig at pasienten trenger en kolostomi, som er en prosedyre som forbinder en del av tarmene i huden, slik at avføringen kan samles inn av en spesiell pose. Ofte er kolostomi bare midlertidig, men i noen tilfeller kan det være permanent hvis det ikke er mulig å gjenoppbygge tarmtransittrasjonen.
I fase III-pasienter med lymfeknuder involvering, er kjemoterapi vanligvis indikert etter operasjon for å eliminere eventuelle resterende kreftrester.
Kolonkreft screening
Det faktum at omdannelsen av en tarmpolyf til en malign tumor er en prosess som vanligvis tar ca. 10 år for å fullføre, gjør kolorektal kreft til en av de lettest påviselige kreftformer ved screeningstester.
Den mest hensiktsmessige screening for screening av kolorektal kreft er koloskopi, som ikke bare gir diagnosen mistenkte polypper, men også deres ekskision.
Retrosigmoidoskopi er en forenklet versjon av koloskopi, som bruker et kortere endoskop som bare når de siste 60 cm av tyktarmen. Fordi de fleste svulster oppstår i denne regionen, kan retosigmoidoskopi brukes til lavrisikopasienter i forbindelse med fekal okkult blodsyndrom (les: BLODFORSKNING HVIDEN I FEZES).
I den generelle befolkningen er screening vanligvis indikert etter 50 år, med gjentakelse hvert 10. år dersom den første undersøkelsen er normal.
Hos pasienter med høy risiko, som de med en sterk familiehistorie, bør screening startes ved 40 år eller 10 år før familiens tilfelle (hvis faren hadde kreft ved 45 år, bør screening startes ved 35 år).

Kreatin kosttilskudd begynte å bli brukt av idrettsutøvere tidlig på 1980-tallet, og fikk stor popularitet i det følgende tiåret etter omfattende media avsløring av bruken av atleter som vinner gullmedaljen ved OL i 1992. I USA, om lag 50 prosent av høyskoleutøvere, 25 prosent av NBA-basketballspillere og 50 prosent av fotballspesialister, rapporteres i dag at konsumerer kreatin regelmessig for å optimalisere atletisk ytelse. Det er
Sykdommer forårsaket av bakterier
Bakterier er mikroskopiske organismer dannet av en enkelt celle (encellet). Det finnes bakterier over hele planeten, enten i vann, jord eller svært fiendtlige habitater som radioaktivt avfall, i dype områder av jordskorpen eller i den svært sure pH i magen. De fleste bakterier forårsaker ikke sykdom, men et lite antall er ansvarlige for vanlige infeksjoner i klinisk praksis. I



